1930年Doege首次報道了1例由胸膜纖維肉瘤引起的血糖">低血糖癥,在手術切除腫瘤后,低血糖癥狀得以改善,3年后腫瘤復發伴隨嚴重低血糖癥的發生,稱為Doege-Potter綜合征,此后陸續有不少關于胰外腫瘤引起低血糖的報道,并逐漸提出了非胰島細胞腫瘤性低血糖(non-islet-cell tumor hypoglycemia, NICTH)的概念。近年來,越來越多的報道提示在許多不同類型的胰外腫瘤中,同時存在著低血糖和低濃度的血漿胰島素之間的聯系。這些腫瘤包括,腹膜后纖維肉瘤、肝細胞瘤、胃腸道腫瘤、間皮瘤、腎上腺皮質癌、腎上腺樣瘤。而一些相當常見的惡性腫瘤卻極少涉及低血糖,例如乳腺癌、前列腺癌、淋巴瘤等。由于惡性腫瘤的晚期常伴有營養性低血糖,因此除非出現嚴重的和持續的低血糖,一般不會引起重視,所以NICTH的發生率很難確定。
過去認為,NICTH的發生主要是由于腫瘤消耗而引起的,在臨床診斷中容易被忽視。國外研究提示患者體內存在高濃度的胰島素樣多肽,可能與胰外腫瘤產生低血糖的機制有關,逐漸引起臨床醫師的認識。但總的來說NICTH在國內報道不多,臨床醫師對于此類患者低血糖的病因認識不足,加上對那些被認為可能會引起低血糖的激素缺乏有效的臨床檢測方法,因此給NICTH的臨床和生化診斷帶來了很大的困難。本文報告1例本院診斷的胸膜孤立性纖維瘤所致非胰島細胞腫瘤源性低血糖,分析其臨床特點、輔助檢查及病理結果,結合文獻復習總結其臨床特征,并進行了血清IGF-Ⅱ水平測定,提高對該類疾病的臨床認識。
對象和方法
1.臨床資料:
患者男性,60歲,3個月前無明顯誘因下突感頭暈、胸悶、出汗,隨后出現意識不清、躁動、譫妄、胡言亂語,持續約20 min后自行清醒,無惡心、嘔吐,無四肢抽搐,此后每隔6~8 d發作1次,多在凌晨1∶00~2∶00,每次持續20 min~1 h不等,曾尿失禁2次,后在當地醫院檢查,測發作時血糖:1.5 mmol/L,診斷為"低血糖",此后如每晚睡前喝一杯糖水,則癥狀可延至每日凌晨4∶00出現,胸悶、心悸、全身出冷汗等癥狀持續約30 min后自行緩解。患者自起病以來,食欲差,記憶力下降,無發燒、咳嗽,無浮腫,無明顯消瘦,二便正常。追問病史,患者在20年前獻血體檢時,曾發現有胸腔內腫塊,但無不適感,故未予特殊處理,也未予重視。否認高血壓、糖尿病史。否認家族類似疾病史。擬診"胰島素瘤可能"收治入院。體格檢查未見異常。
2.實驗室檢查及輔助檢查:
兩次空腹血糖分別為1.98、1.51mmol/L。低血糖發作時血糖2.01mmol/L,胰島素<0.1μIU/ml(正常值0.56~3.73μIU/ml)。口服75g葡萄糖耐量和胰島素釋放試驗:血糖(mmol/L)0 min 2.06,30 min 6.99,60 min 7.25,120 min 6.46,180 min 2.29,240 min 2.20;胰島素(μIU/ml)0 min 1.0,30 min 5.5,60 min 7.9,120 min 4.3,180 min 1.8,240 min 1.0。肝功能正常。放射免疫測定血CA125:16 U/ml(正常值<34 U/ml,下同),血CA199:5 U/ml(<30),血CEA:8 ng/ml(<15),血AFP:<10 ng/ml(<10)。空腹C肽0.09 pg/ml(2.1~30.8),餐后2h C肽2.33 pg/ml。胸片:右側胸腔內巨大腫塊(圖1)。胸腹部CT(平掃+增強):右胸巨大腫塊9.0 cm×12.5 cm×13 cm,密度不均,增強后CT值25~64 Hu,局部胸膜增厚,右側胸腔少量積液,余肺野未見異常密度影,兩肺門區未見異常,所示氣管支氣管影正常,縱隔內未見增大的淋巴結。縱隔內血管影正常。肝臟右葉可疑小片狀密度影,胰腺形態大小正常,未見異常密度影(圖2)。

圖1 胸片顯示右側胸腔內巨大腫塊

圖2 胸腹部CT(平掃+增強)
此外,抽取患者空腹靜脈血5 ml,血清分離后置于-80℃,測定GH、胰島素、胰島素原(PI)、胰島素樣生長因子(IGF)-Ⅰ、IGF-Ⅱ、胰島素樣生長因子結合蛋白3(IGFBP-3)。
診療經過
該病例特點為老年男性,發作性頭暈出汗,伴意識不清為主要表現,發作時測定血糖值明顯降低,服糖后癥狀可獲緩解;符合典型的Whipple三聯癥表現,初步診斷為低血糖癥,鑒于患者是空腹低血糖,入院時考慮胰島素瘤可能大。但患者空腹及發作時血漿胰島素水平均顯著降低,葡萄糖耐量試驗提示胰島素對葡萄糖刺激的反應差,胰島素分泌曲線低平,高峰消失,胰島素分泌模式與正常人群存在顯著差異,以上證據表明該患者的低血糖發生與胰島素分泌無關;進一步檢查發現該患者的PI水平同樣顯著降低,對葡萄糖刺激的反應差,這表明其胰島細胞功能是被顯著抑制的,提示患者血清中存在其它高活性的降糖物質。
患者于CT定位下胸腔穿刺病理:肺內纖維性間皮瘤,免疫組化:I550腫瘤細胞:HBME-1(-), CD34(+),鈣網膜蛋白(Calretinine,-),甲狀腺轉錄因子-1(TTF-1,-),CD57(-),波形蛋白(Vimentin,+),神經元特異性烯醇化酶(NSE,-),S-100(+/-),上皮膜抗原(EMA,-), AE1/AE3(-),突觸素(SYN,-),嗜鉻顆粒蛋白(CHG,-),胰島素(-),胃泌素(-),胰升糖素(-),CK7(-),CK8(-),平滑肌肌動蛋白(MSA,-),MyoD1(-)。間皮瘤。術前診斷為肺內纖維性腫瘤。
進一步行全麻下右全肺切除術,手術順利。術后病理:“右胸腔胸膜”孤立性纖維瘤,部分區域細胞豐富,生長活躍,免疫組化:1624腫瘤細胞:Vimentin(+),CD34(+), p53(+<3%),MIB-1(+<1%),胰島素(+/-),生長抑素(+),S-100(+), MIC-2(+/-),HBME-1(-),Calrtin(-),EMA(-),AE1/AE3(-),Cam5.2(-),CK8(-),NSE(-),CHG(-), Syn(-)。術后第3天空腹血糖5.42 mmol/L、空腹胰島素2.1 μIU/ml、餐后2 h血糖8.17 mmol/L和胰島素15.9 μIU/ml。術后隨訪2年,未見低血糖發生。
討論
本例患者最終診斷為NICTH,胸膜孤立性纖維瘤所致。NICTH的診治要點包括:(1)反復發作的空腹低血糖;(2)胰島素水平正常,甚至降低;胰島素分泌刺激不敏感;(3)胸腹腔內巨大腫瘤。研究表明,可以引發低血糖癥狀的胰外腫瘤,其細胞組成及發生部位是多種多樣的,根據腫瘤起源組織及臨床特點不同,大致可分為間質組織腫瘤和上皮組織腫瘤。胸腹部來源于間質細胞的巨大腫瘤占將近半數(42%),其腫瘤體積大,惡性程度低,生長慢,多見于老年人。上皮組織腫瘤引起的低血糖主要見于多種癌腫的晚期,包括肝細胞癌(約占22%),腎上腺皮質癌(9%)、胰及膽管腫瘤(10%),其它如肺支氣管癌、卵巢癌、消化道類癌、血管外皮細胞瘤(17%)。
很多研究對NICTH導致低血糖的發生機制進行了探究,結論主要包括以下幾點:(1)自主神經受到機械性壓迫,引起迷走神經過度興奮;(2)腫瘤導致葡萄糖消耗增加;(3)糖異生受到抑制;(4)腫瘤分泌的胰島素樣物質,即IGF-Ⅰ和IGF-Ⅱ發揮重要作用。IGF-Ⅱ屬于胰島素樣生長因子家族成員,故其在結構上與胰島素原具有同源性,可發揮與胰島素相類似的作用。IGF-Ⅱ在循環中的濃度約100 nmol/L,為胰島素水平的1 000倍,可強有力地激活胰島素受體,能與胰島素受體、IGF-Ⅰ受體、IGF-Ⅱ受體結合,發揮內源性胰島素樣效應。IGF-Ⅱ過度升高直接刺激腫瘤組織和肌肉、脂肪等外周組織對葡萄糖的利用,間接抑制肝糖生成以及胰島素分泌。另外,IGF-Ⅱ還可抑制垂體GH的分泌,從而抑制肝臟IGF-Ⅰ、IGFBP-3的合成與釋放,導致IGFI-IGFBP-酸不穩定亞單位(ALs)三元復合物形成障礙。正常情況下,由于血清中70%~80%的IGF-Ⅰ以三元復合物存在,可以有效阻止IGFs穿過血管壁,阻斷IGFs的內源性胰島素樣作用。而在NICTH患者,三元復合物的形成受阻,大量IGF-Ⅱ以游離形式存在,容易穿過血管內皮,進入組織間隙,從而引起嚴重低血糖。同時有研究表明,腫瘤細胞過度分泌的IGF-Ⅱ多為大分子前體物質( "大"IGF-Ⅱ),而血清中IGF-Ⅱ水平僅為輕度升高[5]。此外,GH作為一種升糖激素,其水平降低也造成機體對低血糖的拮抗能力下降。手術切除腫瘤后GH的恢復提示是腫瘤引起了IGF-Ⅱ介導的反饋性垂體GH分泌抑制。
鑒于部分患者IGF-Ⅱ水平可為正常或輕度升高,給NICTH的生化診斷帶來一定困難。有學者提出IGF-Ⅱ/IGF-Ⅰ(摩爾濃度之比)對NICTH診斷具有更高價值,正常人血清總IGF-Ⅱ/IGF-Ⅰ約為3∶1,而NICTH患者血清IGF-Ⅰ水平顯著下降,IGF-Ⅱ/IGF-Ⅰ多大于10∶1。我們隨即對本例患者手術前后的循環GH-IGF軸進行了評估,該患者術前IGF-Ⅱ/IGF-Ⅰ比值為16.8,顯著高于正常對照組及胰島素瘤組(本科資料)。術后2個月,IGF-Ⅱ/IGF-Ⅰ比值降為4.1,而胰島素瘤組和正常對照組比值分別為2.6±2.1和4.2±2.3,表明IGF-Ⅱ/IGF-Ⅰ在NICTH診斷中具有重要價值。
NICTH的治療原則是盡可能完整地切除腫瘤,尤其對于體積巨大且具有惡性傾向的腫瘤,能否完全切除腫瘤對預后至關重要。長期隨訪還發現,單純手術切除可治愈所有的良性腫瘤與45%的惡性腫瘤。但對于上皮來源的腫瘤如肝癌患者,在明確診斷時往往已錯過手術機會,內科治療的療效也不明顯,故這類患者預后很差。對于手術無法完全切除腫瘤或者抗腫瘤治療效果不理想,仍持續發生低血糖癥狀的患者,可以采用糖皮質激素和rhGH治療,減少葡萄糖用量,在一定程度上緩解低血糖的癥狀。糖皮質激素主要通過升高IGF-Ⅰ水平以及降低IGF-Ⅱ水平(主要通過降低IGF-Ⅱ合成及促進其降解),從而達到升高血糖以及恢復血漿胰島素和C肽水平的作用,但長期應用不良反應較大使其難以成為NICTH的單藥治療方法。rhGH則是通過促進IGF-Ⅱ三體復合物的合成從而阻礙其降糖作用,達到升高血糖目的,但其價格昂貴,臨床應用受限。另外,由于NICTH患者的血漿胰島素偏低,不應使用針對降低血漿胰島素的藥物(例如二氮嗪、氯甲苯噻嗪)治療。有關奧曲肽治療的臨床研究,多因缺乏對照,尚不能證實其對NICTH有確切療效。
低血糖的診斷思路:根據典型的低血糖癥狀及實驗室檢測,臨床不難作出低血糖癥的診斷,但必須充分認識低血糖癥狀的多樣性,尤其是神經精神癥狀,也需要同其他疾病鑒別。如低血糖癥診斷明確,進一步行低血糖病因診斷(圖3)。
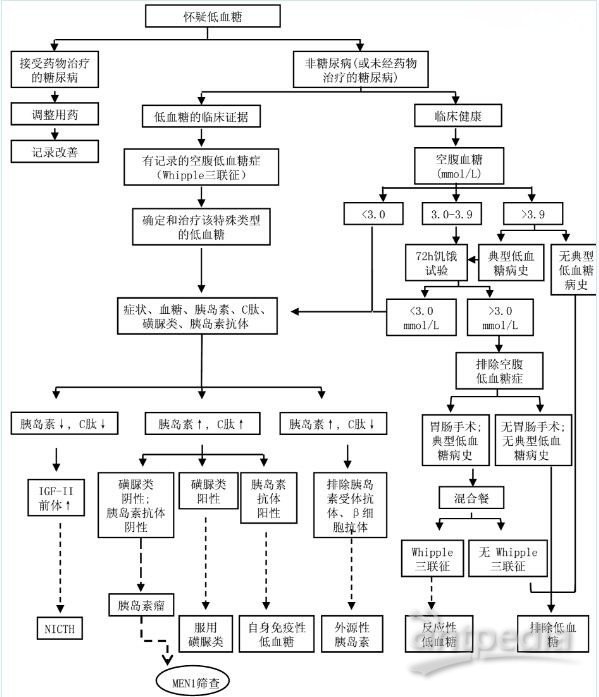
圖3低血糖的診斷流程
凡考慮到低血糖可能的患者應詳細詢問病史,根據病史(包括任何藥物的使用),體格檢查和實驗室檢驗結果進行考慮。這些資料通常可為低血糖的病因提供線索,或排除因已知藥物、嚴重疾病、激素缺乏引起的低血糖。
為尋找低血糖病因:首先要測定低血糖發作時胰島素、C肽及胰島素原的水平。停用已知可引起低血糖癥的藥物和酒精,以便更好地查找病因。如有條件可測定胰島素促泌劑的血藥濃度,以排除誤服藥物的可能性。若低血糖發作不頻繁,或入院期間無自發性的低血糖發作,可采用饑餓試驗誘發低血糖,觀察胰島素及C肽分泌是否受抑制,從而評判有無內源性高胰島素血癥的存在。
相對而言,NICTH可能是一種并不少見而又容易被忽視的低血糖癥,有必要提高臨床醫師對本病的認識,以利于本病的早期診斷和治療。臨床上,對于反復發生低血糖癥狀的患者,如無內源性高胰島素血癥,胸腹腔存在腫瘤時應考慮到NICTH的可能,早期診斷和腫瘤的完整切除是影響預后的關鍵因素。
參考文獻略。
中華內分泌代謝雜志,2016,32( 4 ): 330-334.