例1
患者,女,52歲。因下唇破潰1年半,于2013年3月入院。
2011年10月出現下唇破潰、流膿。口腔內異物感,就診于皮膚科,診斷為“唇炎”,予雷公藤多苷片、地氯雷他定片、他克莫司軟膏治療,未見好轉,后改局部注射復方倍他米松(得寶松)、口服羥氯喹治療,患者癥狀緩解。后下唇破潰、流膿反復發作。
患者于2013年1月開始出現明顯的口干、眼干癥狀。實驗室檢查自身抗體均陰性。病程中有四肢關節游走性疼痛,無牙齒塊狀脫落,無光過敏、脫發,無足跟痛,無肌痛、肌無力,無雙手遇冷變白變紫。
既往體健,有長期接觸氨、甲醛等刺激性氣體史。無自然流產史。家族中無類似疾病。
查體:體溫36.5℃,脈搏76次/min,呼吸20次/min,血壓122/76 mmHg(1 mmHg=0.133 kPa)。淺表淋巴結未觸及腫大。下唇中部破潰后黃黑色痂形成,下唇內側及兩側頰黏膜可見米粒大白色隆起,其下可觸及無痛小結節。心肺腹未見異常。四肢肌力、肌張力正常,無關節紅腫,脊柱生理彎曲存在,各棘突及椎旁肌肉壓痛陰性,脊柱前屈、后伸、側彎活動受限,雙側“4”字實驗陽性。
入院后查血常規、尿常規、ESR、肝功能、腎功能均正常,α-SSA(+)、α-Sm(+),余自身抗體均陰性。唾液流率及Schirmer試驗均陽性。
骶髂關節CT:雙側骶髂關節退行性變,關節面輕度增生硬化,可見真空征。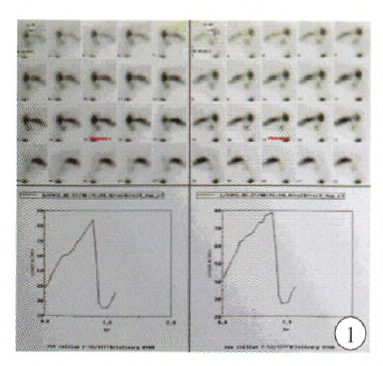
圖1患行涎腺ECT
涎腺ECT(圖1):雙側涎腺攝取功能輕度減低,主動排泌功能基本正常。
唇腺組織活檢:①下唇送檢組織表面被覆微量鱗狀上皮,呈慢性炎癥性改變,小片狀肉芽形成,表皮內可見化膿灶;②上唇萎縮,基底細胞水腫,真皮淺中層萎縮,深層結節狀,淋巴細胞為主浸潤,伴漿細胞、中性粒細胞;③唇腺組織腺泡導管周可見多灶狀淋巴細胞浸潤>50個/灶。
據2002年干燥綜合征國際診斷(分類)標準,診斷原發性干燥綜合征。診斷明確后給予地塞米松5 mgx9 d,2.5 mgx6 d靜脈滴注治療,下唇破潰處完全愈合,下唇內側及兩側頰黏膜白色隆起下無痛結節減少,好轉出院。
后予以口服醋酸潑尼松20mg每日1次、來氟米特10 mg每日1次維持治療,患者病情趨于穩定,無復發,無新發唇部癥狀。
例2
女,60歲。因反復發作的下唇糜爛2年余,于2014年3月我科門診治療。
2011年出現下唇糜爛、破潰,就診于皮膚科,診斷為“唇炎”,予克拉霉素、創無痕軟膏等治療,唇部癥狀未見明顯改善。
病程中偶有口干眼干,無牙齒塊狀脫落,無光過敏、脫發,無關節腫痛,無肌痛、肌無力。既往有甲狀腺功能減退癥、慢性胃炎,規律服藥。無過敏史,無特殊家族史。化驗血常規、肝功能、腎功能正常。
尿常規:尿pH 7.5,余正常。
ESR:30 mm/1 h;CRP 3.28mg/L。ANA(+)、α-SSA(+),余自身抗體陰性。唾液流率及Schirmer試驗陽性。
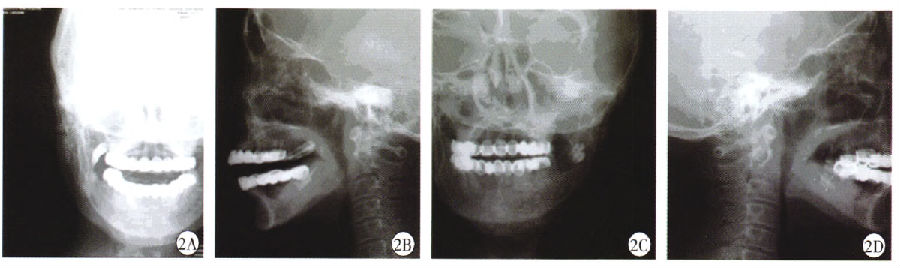
圖2 患者腮腺造影:雙側典型“掛果征”
腮腺造影:側典型“掛果征”(圖2)。結合患者癥狀,排陬其他疾病,原發性干燥綜合征診斷明確。明確診斷后,予得寶松1 ml肌肉注射,醋酸潑尼松15 mg每日1次,白芍總苷0.6 g每日3次,來氟米特10 mg每日1次口服治療,2周后患者癥狀明顯改善。后規律復診,醋酸潑尼松規律減量,目前病情控制平穩。無唇部不適。
討論
SS是一種以侵犯外分泌腺尤以淚腺、涎腺為主的慢性系統性自身免疫病。在我國,患病率為0.29%~0.77%,是一種常見病。女性多見,發病年齡平均40歲,口、眼干燥為其常見癥狀,也可伴內臟、皮膚損害等臨床表現。
有研究顯示約50%的SS患者伴有皮膚損害,包括唇炎、眼瞼炎、瘙癢癥、環形紅斑、皮膚血管炎等。唇炎是一種表現在上下唇反復發作、急性期炎癥加重、緩解期好轉、遷延不愈的慢性炎癥。與口干、眼干及關節肌肉的癥狀相比,唇炎往往缺乏特異性閉,患者常首診于皮膚科。
迄今為止,唇炎的病因尚不明確,目前認為與日光、局部理化刺激、免疫失調、遺傳、精神因素等多種因素具有相關性。唇炎的臨床表現為唇黏膜的紅腫、糜爛、皸裂、脫屑、結痂等,不具有特異性,臨床不易引起重視,上述2例患者均以反復發作的唇炎為首發癥狀,起病數月至數年后才出現口干、眼干癥狀,導致最初的誤診誤治。可見在以反復發作的唇炎為主要表現的患者中,應考慮其是否合并系統性疾病并加以鑒別。
SLE是最易出現皮膚損害的免疫性疾病,本病應注意與皮膚紅斑狼瘡相鑒別搠,上述2例患者均無特異性的顴部紅斑、光過敏等臨床表現圈,結合血清α-SSA(+)、抗dsDNA抗體(-)、ACL(-),唇部活檢病理及組織免疫熒光呵排除。
唇部是最易取材的部位,病理結果可以為疾病的診斷提供有力的依據,因此反復唇炎病因未明者,應注意篩查唇部活檢病理明確診斷。Fujimura等報道過1例臨床僅表現為局限性上唇環形紅斑、腫脹的老年女性SS患者,由于患者臨床僅有上唇腫脹的表現,初診為“肉芽腫性唇炎”,后經過自身抗體檢測及唇部皮膚活檢,最終確診為“SS”。
肉芽腫性唇炎是一種突發性唇部非疼痛性腫脹,反復發作,臨床表現不具有特異性,組織學主要表現為非壞死性肉芽腫。SS伴唇炎的唇腺活檢表現為血管周圍單核細胞、漿細胞、中性粒細胞浸潤,二者可通過唇腺活檢加以鑒別。本文第1例患者進行了唇腺組織活檢,結果報告與SS的病理結果相符合,排除肉芽腫性唇炎。
Abbas等報道過1例表現為局限性下唇糜爛脫屑的尋常性天皰瘡患者,唇部活檢病理顯示唇部上皮內皮膚棘層松解,可明確診斷。
可見唇部活檢在以反復唇炎為主要表現的患者中具有明確診斷及鑒別診斷的價值,應靈活有效的應用。研究顯示約一半的SS患者伴皮膚損害,Bemacchi等嗵過對93例SS患者研究發現皮膚干燥和唇炎是最常見的皮膚黏膜損害。
本文所述2個病例,患者均以唇炎為首發癥狀,起病數月至數年后才出現口干、眼干癥狀,起初均就診于皮膚科,對激素治療敏感,經糖皮質激素聯合免疫抑制劑治療,癥狀控制良好。
唇炎可能常出現在其他臨床癥狀及血清抗體陽性之前,提示我們,對于唇炎反復發作的患者應仔細詢問病史,必要時可做腮腺造影、唇腺活檢、自身抗體檢測等全面有效檢查,定期隨訪,以鑒別是否存在系統性疾病。與其他器官相比,皮膚是相對容易取材并可能為我們診斷提供寶貴線索的器官,我們應充分認識唇部組織活檢的診斷價值。本報道為提高臨床醫師對該病的認識,有助于該病的早期診治,避免誤診和漏診。