1.臨床資料
患者男,68歲,體重75kg,于2019年3月6日因“反復中上腹痛2月”入院,診斷為膽囊結石、慢性膽囊炎,擬行腹腔鏡膽囊切除術。術前訪視時,患者自述有心臟病史多年,1年前出現心悸、胸悶、活動耐量下降等癥狀,超聲心動圖檢查示射血分數(EF)為25%,口服沙庫巴曲纈沙坦鈉、琥珀酸美托洛爾、地高辛、鹽酸曲美他嗪抗心力衰竭治療。患者有支氣管哮喘病史多年,未規律服用藥物治療;有雙下肢燒傷史,可見燒傷瘢痕。多年前因外傷行右眼球摘除術,10年前因左側腹股溝疝行疝修補術,當時手術、麻醉無特殊。
否認糖尿病、高血壓病史。無心動過速、暈厥史。無藥物、食物過敏史。患者麻醉前病情評估:張口度>3cm,Mallampatti分級Ⅲ級,頭頸后仰角度<80°,明顯受限。心功能評級:代謝當量(METs)評分2~3分,Goldman多因素心臟危險指數評分10分,NYHA心功能分級Ⅱ級,改良心臟危險指數(RCRI)預測心血管不良事件(心因性死亡、非致死性心肌梗死、非致死性心搏驟停)發生風險為6.6%,可耐受手術。
ASA分級為Ⅲ級。術前檢查示血紅蛋白121g/L,紅細胞計數3.95×1012/L,血細胞比容0.376,血小板計數104×109/L,凝血功能正常,血鉀4.2mmol/L,血鈉143mmol/L,血氯108mmol/L,血肌酐121μmol/L,血尿酸448μmol/L。血肌鈣蛋白Ⅰ<0.05g/L,血漿氨基末端腦鈉肽前體(NT-proBNP)249g/L。血氣分析示pH7.40,paCO241.2mmHg(1mmHg=0.133kPa),paO295.0mmHg,HCO3-25.40mmol/L。心電圖可見Δ波,診斷為竇性心動過緩,B型心室預激,ST段改變(圖1)。
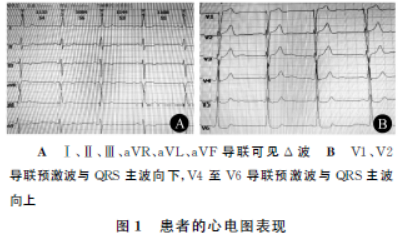
24h動態心電圖示全程基礎心律為竇性心律;平均心率67次/min,最慢心率48次/min(竇性心動過緩);最快心率104次/min(竇性心動過速);室性早搏121次,其中1陣室性心動過速(由5次心搏組成);房性早搏256個,其中有24次成對房性早搏和13陣房性心動過速(由3~17次心搏組成),房性心動過速頻率120次/min,最長竇房結折返性心動過速RP’間期為1.3s,有1陣房性二聯律;Ⅱ、Ⅲ、aVF、V4至V6導聯ST段下斜型或水平型壓低0.1~0.2mV。
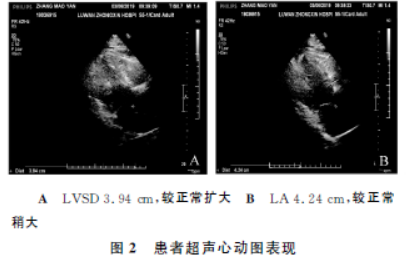
彩色多普勒超聲心動圖示左心室收縮功能減弱,左心房稍大,左心室舒張功能減退,EF51%,左心房內徑(LA)4.24cm,左心室收縮末期內徑(LVSD)3.94cm,每搏輸出量(SV)70mL,左心室舒張末期容積(EDV)131mL(圖2)。
胸部X線攝片示兩肺未見明顯活動性病變。為了評估手術風險,請心內科醫師會診后診斷為竇性心動過緩,停止口服琥珀酸美托洛爾。考慮此患者長期口服β受體阻滯劑,停藥后短時間內易出現反跳現象,引起心率增快;且患者存在心室預激,β受體阻滯劑可使房室結傳導延遲,間接增強旁路的傳導性,導致心室率增加,易誘發心室顫動,停藥后復查24h動態心電圖、NT-proBNP。
再次請心內科醫師會診,診斷為擴張型心肌病、心力衰竭,NYHA心功能分級Ⅱ級、心律失常。予口服沙庫巴曲纈沙坦鈉75mg2次/d,琥珀酸美托洛爾47.5mg1次/d,鹽酸曲美他嗪30mg2次/d,加用阿司匹林抗血栓治療。
患者入手術室后,予常規監測心率、心電圖、動脈血氧飽和度,開放左側肘部外周靜脈,低流量吸氧,血壓為164/85mmHg,心率64次/min,氧飽和度99%。100%氧氣預充去氮2min后,予舒芬太尼15μg、羅庫溴銨50mg、丙泊酚120mg行麻醉誘導,經纖維支氣管鏡順利插入6.5#螺紋鋼絲支撐氣管導管,深度距門齒約22cm,術中予2%七氟烷吸入麻醉維持,調整潮氣量、呼吸頻率、控制氣道壓、呼氣末二氧化碳分壓。患者術中各項生命體征平穩,手術順利,出血少,術后帶管轉入ICU。術后第1天患者自主呼吸良好,血流動力學穩定并拔除氣管導管,術后第2天順利出院。
2.討論
預激綜合征(Wolff-Parkinson-White syndrome,WPW)在人群中的發病率約為0.1%~0.3%。臨床上根據旁路位置在右心室和左心室,將預激綜合征分為A型和B型。研究結果表明,B型預激綜合征(B-WPW)可引起左心室失同步運動,導致患者出現左心室擴大、心功能不全,稱為“預激相關的心肌病”。
近年也有心室預激性擴張型心肌病的報道,超聲心動圖提示左心室肌收縮不同步,經成功消融旁路或旁路自行消退后左心室收縮功能和大小均恢復正常,心電圖均表現為B-WPW,提示右側顯性旁路可致室壁運動和左心室收縮功能異常。目前,心室預激性擴張型心肌病的治療首選射頻消融,大部分患者經射頻消融和胺碘酮抑制旁路治療后,心功能和心室擴張均得以改善。
本病例為國內首次報道心室預激性擴張型心肌病患者行非心臟手術(微創膽囊手術)的麻醉管理,以期為麻醉科醫師提供應對經驗。該例患者超聲心動圖示左心房擴大、左心室收縮舒張功能減退、EF為51%,既往有反復心悸、胸悶、活動耐量下降等心力衰竭癥狀,符合擴張型心肌病診斷。術前評估患者的心功能,考慮其可接受腹腔鏡膽囊切除術,首選行氣管內插管全身麻醉,但術中需完善各項指標的監測。
大多數麻醉藥物對心臟有抑制作用,需謹慎選擇麻醉方式與藥物。雖然患者心功能減退,且存在心室預激,但目前除氯胺酮外其他常用的靜脈麻醉藥物均可安全使用,可以選擇對循環抑制作用較小的藥物(如依托咪酯),給予丙泊酚行麻醉誘導時,應該以小劑量、緩慢、多次靜脈推注或分級靶控輸注,術中需維持循環穩定、心肌需氧和供氧的平衡。
心室預激性擴張型心肌病最大的手術風險是圍術期發生室上性心動過速,特別是在低血壓狀態時容易誘發室上性心動過速,因此在圍術期要盡量避免患者血壓發生劇烈波動。麻醉管理的要點是維持適當的心臟前、后負荷和心室率的穩定,避免血流動力學指標波動過大而誘發嚴重的心律失常、心功能衰竭,麻醉誘導前可先予一定量的液體補充血容量。張志永等推薦在麻醉誘導前應用微量泵泵注多巴胺進行循環支持,盡量縮短麻醉誘導后發生低血壓的時長。
術中液體管理應盡可能維持出入量平衡,原則上每輸入1000mL液體,可給予呋塞米5mg,以保證尿量,減輕心臟前負荷。若出現低血壓時,首先應排除血容量不足,適當增加前負荷,在前負荷足夠的情況下,可酌情使用血管活性藥物,如泵注多巴胺。血管收縮藥物如麻黃素、去氧腎上腺素等可增加后負荷,需謹慎使用。若出現血壓過高,應首先評估麻醉深度是否適當。可酌情使用利尿劑硝普鈉。硝普鈉可擴張血管,減輕心臟前、后負荷,減少心肌耗氧量,增加心輸出量。
研究結果表明,硝普鈉聯用多巴胺對擴張型心肌病有較好的療效。若出現室上性心動過速、心房撲動、心房顫動時需立即處理,如果處理不及時則嚴重時可導致心室顫動。普魯卡因胺、普羅帕酮和胺碘酮可減慢旁路的傳導,使心室率減慢。
有研究提示,腺苷、β受體阻滯劑、鈣離子拮抗劑可使房室結傳導延遲,間接增強旁路的傳導性,導致心室率增加,易發生心室顫動,應禁止使用。值得注意的是,此類患者禁止使用洋地黃類藥物,因其可加速心臟旁路傳導,加重室上性心動過速,若合并循環障礙(收縮壓<90mmHg),需盡快使用同步直流電復律。
患者蘇醒后應予充分鎮痛,避免嗆咳,可在深麻醉下吸痰拔管。擴張型心肌病患者易形成心腔內附壁血栓,術后早期可行抗凝治療預防血栓。雖然心室預激性擴張型心肌病的發病率較低,但其在圍術期易發生充血性心力衰竭和惡性心律失常。患者一般心功能較差,術前應充分評估手術風險,改善其心功能;在麻醉誘導、維持和復蘇期間需密切監測患者的生命體征,調整循環指標,避免血流動力學的劇烈波動、心動過速,維持較好的心肌氧供,避免缺氧和二氧化碳蓄積發生。